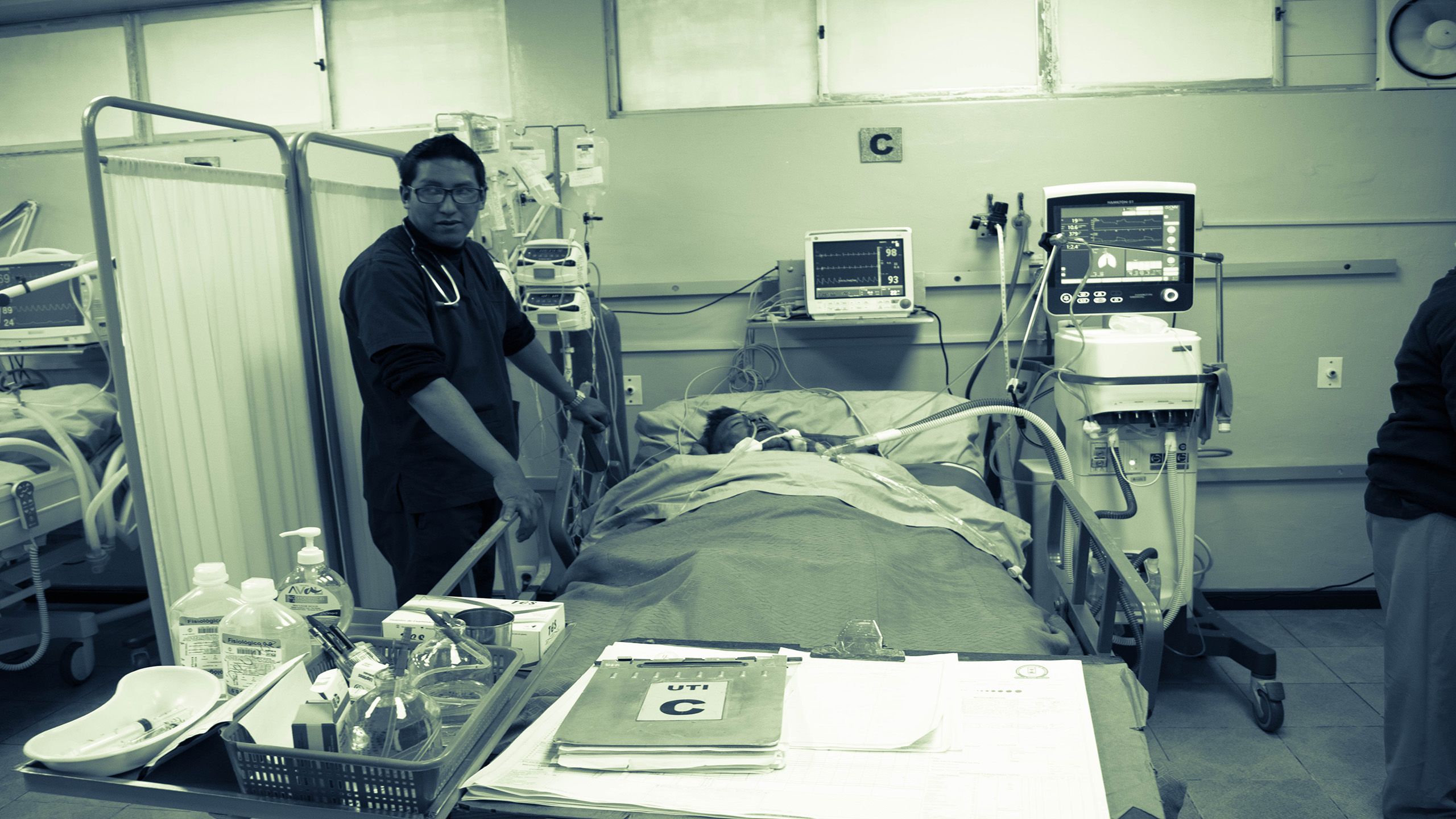
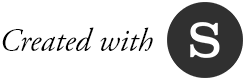Sobrevivir a urgencias en un hospital de Bolivia
El déficit en las Unidades de Terapia Intensiva en el país mantiene en riesgo constante a la población que la requiere.
El déficit en las Unidades de Terapia Intensiva en el país mantiene en riesgo constante a la población que la requiere. Faltan insumos, equipos, servicios y personal para suplir la demanda, los bolivianos de escasos recursos no pueden cubrir los gastos y la falta de espacios aumenta la tasa de mortalidad.
La mañana de un jueves de noviembre de 2018, Rodolfo, de 61 años, fue aplastado por un minibús de su propiedad que perdió los frenos. El centro médico de su zona, ubicado en Vino Tinto, La Paz, no pudo atenderlo por falta de especialistas. Rodolfo debió seguir su recorrido de urgencias hacia el hospital público más importante de La Paz: el Hospital de Clínicas. Fue aceptado en la Unidad de Emergencias e instalado en el piso sobre un colchón. Los médicos le diagnosticaron una fractura de fémur, cadera y golpe severo en la cabeza. Por la cantidad de pacientes la atención era lenta y los dolores en Rodolfo se hacían insoportables. Su cuadro médico se complicaba.
Por la gravedad de su cuadro, el paciente requirió terapia intensiva para ser estabilizado. Buscó el servicio en el sector público. En el Hospital de Clínicas las únicas tres camas estaban ocupadas. En el Instituto del Tórax, ubicado a unos 200 metros, contaban con cinco camas y tampoco había espacio. La unidad del Instituto de Gastroenterología Boliviano Japonés, con cinco camas, estaba en refacción. Su estado crítico forzó a sus familiares a buscar el servicio en centros privados, que en muchos casos cuadruplica el precio del sector estatal.
Hallaron una clínica privada promedio: la Santa Sofía. Un pequeño cuarto con una cama mecánica sin colchón antiescaras, un monitor básico, un respirador, bombas de infusión y un especialista que solo atendía por llamado, cuando por norma internacional, según la Sociedad Europea de Medicina Intensiva, se requiere un intensivista a tiempo completo, o por lo menos el 75 por ciento del tiempo en la Unidad de Terapia Intensiva (UTI). El precio, 1.000 dólares el día, pero terminaron pagando 1.500 por la gran cantidad de medicamentos que Rodolfo requería. Los familiares, que contaban con ingresos de unos 300 dólares al mes, vieron cómo la situación de salud de su familia, y la imposibilidad de acceder a un buen servicio de salud público, fue mermando el dinero de sus bolsillos hasta quedar endeudados.
El déficit de la terapia o los cuidados intensivos en Bolivia pone en riesgo a los pacientes que la requieren. El costo del servicio es inaccesible para personas de medianos y escasos recursos, y esta realidad persiste pese a que el gobierno estableció un subsidio -en marzo de este año- que cubre una parte de los gastos con el Sistema Único de Salud (SUS). Mucha gente como Rodolfo y sus familiares deben vender sus bienes y acudir a la caridad pública para pagar las elevadas cuentas, y aun así el dinero no alcanza. Otros, sin dinero y sin un lugar donde internar a sus enfermos, simplemente ven morir a sus familiares.
En esta investigación de la Agencia de Noticias Fides, con apoyo del International Center for Journalists (ICFJ) y la principal plataforma que promueve el periodismo colaborativo en América Latina CONNECTAS, se investigaron 16 unidades de terapia intensiva de los mayores centros de salud en Bolivia, y se evidenció el claro déficit de recursos que atraviesa el sistema de salud de este país. Un déficit que puede ser fácilmente traducido a cifras: el déficit de camas para cuidados intensivos es de al menos 81 por ciento, la mitad de los hospitales visitados carece de servicios complementarios como tomografías, resonancias magnéticas, rayos equis, servicios cuyo costo terminan asumiendo los familiares, los medicamentos de las farmacias institucionales solo llegan a abastecer el 70 por ciento de lo requerido y la cantidad de especialistas y enfermeras es insuficiente en todos los casos. Esto genera como consecuencia la cifra más crítica de todas: una tasa de mortalidad elevada que actualmente llega hasta el 80 por ciento, como se registra en las UTI del San Juan de Dios de Oruro y el Gastroenterológico de Sucre.
Walter Hinojosa, pionero en terapia intensiva y ex jefe de unidad del Hospital de Clínicas, asegura que en Bolivia no tener ni el acceso ni el dinero para pagar este servicio es sinónimo de muerte. “Con seguridad la mortalidad (de las personas que requieren terapia intensiva) ha aumentado”, asegura.
Asimismo, lo afirmó Gabriel Heras, un reconocido intensivista español, en donde la tasa de mortalidad llega al 10.6 por ciento, en una conferencia de Tecnología, Entretenimiento y Diseño (TED) en 2015: “En Bolivia lo que más me impactó fue ver cómo la falta de recursos económicos y tecnológicos hace que la gente fallezca”.
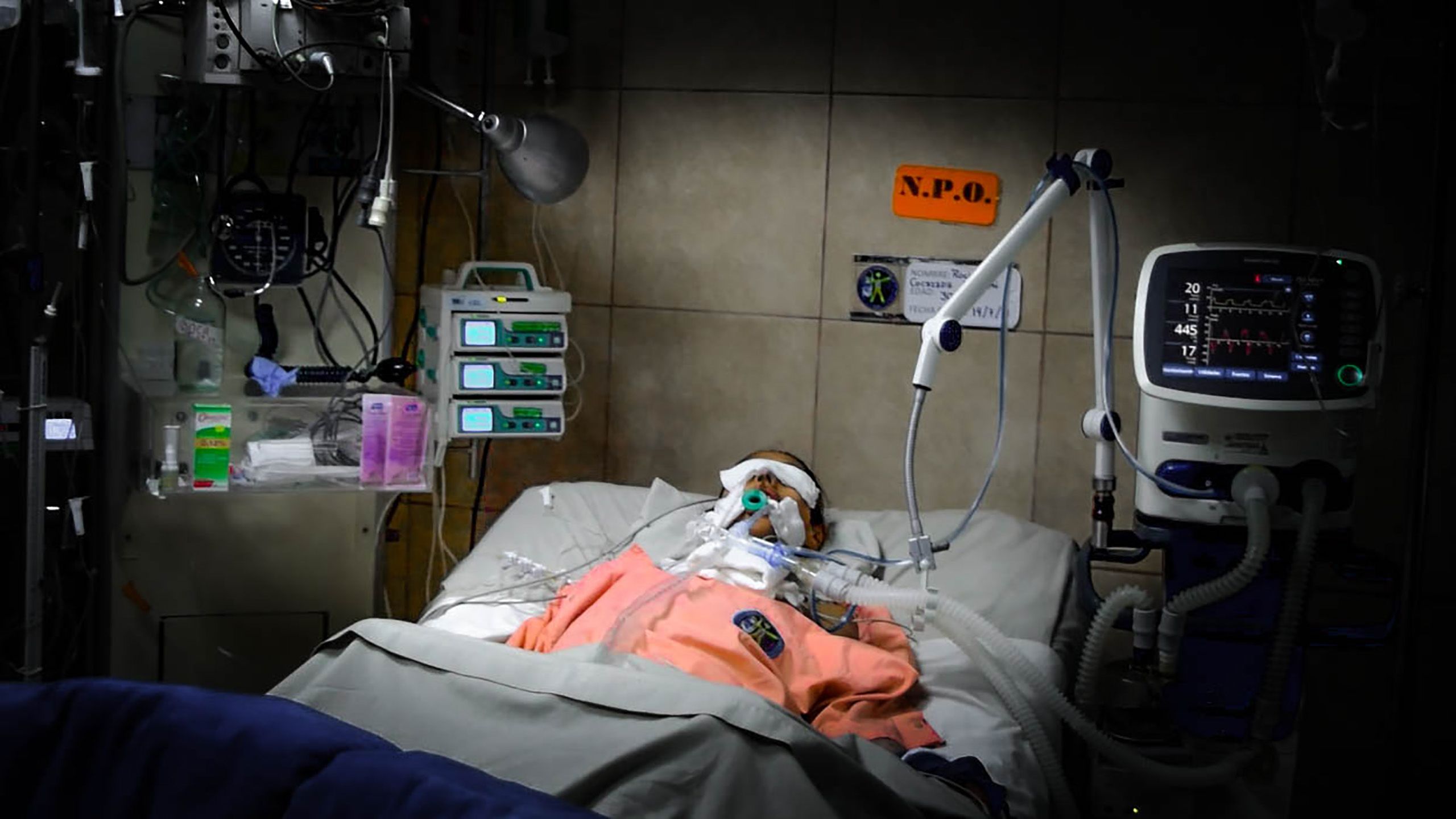
Rodolfo pasó siete días en la Clínica Santa Sofía conectado a la vida mediante un respirador mecánico y un monitor que registró latido a latido sus signos vitales: frecuencia cardiaca, frecuencia respiratoria, presión arterial, saturación de oxígeno y temperatura. Cada día que pasaba en la clínica significaba más dinero para sus familiares y amigos, quienes tuvieron que asumir todos sus gastos, incluyendo laboratorios, ecografías, tomografías y consultas. El monto final superó los 10.000 dólares. Eso, sumada a la angustia diaria producida por la incertidumbre de la salud de Rodolfo.
Pese a que en este país la Constitución Política del Estado de 2009 en su artículo 18, en el capítulo sobre Derechos Fundamentales, señala que “Todas las personas tienen derecho a la salud”; y que “el Sistema Único de Salud será universal, gratuito, equitativo, intracultural, intercultural, participativo, con calidad, calidez y control social”, hasta 2019 el gobierno boliviano intenta implementar la salud gratuita en el país.
El pasado 1 de marzo el Gobierno, con 13 años en el poder, inició la implementación del Sistema Único de Salud (SUS) para atender al 51 por ciento de la población –unos cinco millones de habitantes- que carece de seguro. El presidente Evo Morales anunció una inversión de 200 millones de dólares para cubrir 1.200 prestaciones de salud -promoción, prevención, consulta ambulatoria integral, hospitalización, servicios complementarios de diagnóstico y tratamiento médico, odontológico y quirúrgico, provisión de medicamentos esenciales, insumos médicos, etc.-, pagar a 8.000 profesionales y comprar insumos y medicamentos para una atención gratuita.
Los galenos, que cada día reclaman al Gobierno mejores condiciones para ejercer la medicina, y mantienen paros sucesivos desde el 19 de agosto, y aún continúa, calificaron la medida de política y proselitista. Su argumento: el gobierno orientó todos sus esfuerzos con el SUS para el 20 de octubre que tuvo lugar los comicios generales, en los que Evo Morales buscó su cuarta reelección consecutiva, pese a que perdió un referendo en el que consultaba modificar la Constitución para habilitarse como candidato, pues la Constitución boliviana solo permite una reelección. Pero un fallo del Tribunal Constitucional Plurinacional (TCP) de Bolivia, el 28 de noviembre de 2017, reconoció la reelección indefinida como un derecho humano, habilitando a Morales por siempre como aspirante a la Presidencia. Morales fue elegido para un cuarto mandato bajo la sombra de un supuesto fraude.
“La politización del sistema es un cáncer que está matando a la salud, en este y en todos los gobiernos”, afirma el presidente del Colegio Médico de Bolivia, Edwin Viruez. “Si antes el sistema público de salud atravesaba por una situación crítica, ahora es mucho más”, concuerda el dirigente de Sindicato de Médicos y Ramas afines, Fernando Romero.
Ambos cuestionan que el gobierno haya iniciado la implementación del SUS sin antes haber mejorado la infraestructura de todo el sistema de salud. No hay nuevos hospitales de Tercer Nivel para el SUS. El único de Nivel 3 inaugurado fue en 2012, en la ciudad de El Alto. El Plan de Hospitales que contempla 11 de Tercer Nivel, anunciado en 2105, para ser entregado en 2017, aún no concluye. Tampoco hay más médicos. Los 8.000 ítems para el personal de salud, como lo viene señalando la ministra Gabriela Montaño, son para aquellos que trabajan durante 10 años o más a contrato. Los insumos y medicamentos se empezaron a entregar el día del lanzamiento del SUS, como lo hizo el presidente Evo Morales, con la entrega de 50 toneladas de medicamentos, la designación de 119 ítems y equipamiento médico para el Complejo Hospitalario Viedma de Cochabamba, el 1 de marzo.
“Hoy estamos iniciando con el Sistema Único de Salud realmente esperado por muchas y muchos (...) felizmente gracias al modelo económico, ahora garantizamos salud gratuita" para el 51 por ciento de la población que no cuenta con ningún tipo de seguro, dijo el presidente Evo Morales, en la inauguración del SUS en Cochabamba.
El viceministro de Salud, Álvaro Terrazas, indicó para esta investigación de la Agencia de Noticias Fides en alianza con CONNECTAS que el gobierno dispuso 37 millones de dólares para equipar, reforzar y ampliar las unidades de terapia intensiva de todos los hospitales de Tercer Nivel del país, con énfasis en los departamentos del eje -La Paz, Cochabamba y Santa Cruz que concentran al 71 por ciento de la población-, entre un 50 a 70 por ciento hasta fines de 2019.
Dentro de este paquete está la subvención de hasta 2.500 bolivianos (359 dólares) en promedio por día y por paciente para quienes requieran terapia intensiva. Incluso pueden ser atendidos en clínicas privadas. El requisito es que no pertenezcan a ningún seguro. La oferta es solo por este año. El gobierno espera con nuevos hospitales estrechar el déficit. “Es un alivio sustancial para el bolsillo de la familia”, dice el viceministro Terrazas. Sin embargo, el monto es considerado insuficiente en casos de pacientes con patologías complejas y fallas múltiples.
Para Hinojosa, un promedio de 2.500 bolivianos por día para un paciente no estaría tan mal, pero el panorama mejoraría si esa cifra se pudiera duplicar. “Hay pacientes que llegan a exceder los 1.000 dólares por día en terapia intensiva y esa cantidad es imposible de pagar para una familia de ingresos medios”, afirma.
Para los médicos el SUS no es sostenible. Viruez y Romero exigen 2.000 millones de dólares para que sea sostenible y piden que el presupuesto para la salud con relación al Producto Interno Bruto (PIB) del país suba de 6,5 al 10 por ciento.
El déficit favorece a la muerte
En Bolivia hay 33 hospitales públicos de Tercer Nivel, llamados así por ser de máxima resolución y especialidad. De estos, solo 23 tienen terapia intensiva, y excepcionalmente uno de Segundo Nivel en La Paz: el Boliviano Holandés. Las camas de terapia intensiva solo se instalan en estos hospitales porque requieren de la asistencia y colaboración de especialistas en neurología, cardiología, neumología, entre otras subespecialidades, que no hay en un hospital de Segundo Nivel. De los 23 hospitales con terapia intensiva, solo cinco cumplen con el 10 por ciento de camas críticas respecto a sus camas de internación en sala.
Las camas de terapia intensiva suman 220, de acuerdo a la información recogida de los directores de hospitales y jefes de las unidades críticas, en los 23 centros. El Ministerio de Salud, pese a las reiteradas solicitudes, no entregó información.
La literatura médica internacional señala que el 10 por ciento de las camas de los hospitales de Tercer Nivel debe estar reservado para pacientes críticos. Como ejemplo, el Hospital de Clínicas de La Paz, una referencia del departamento y el más grande de Bolivia, tiene 362 camas de internación y solo 3 camas para pacientes críticos: el 0,8 por ciento.
Similar situación ocurre con el Hospital San Juan de Dios en Oruro, con 172 camas de internación y solo seis para terapia intensiva. El director del centro, Edmundo Guibarra, anunció que hasta agosto el hospital ampliaría la unidad a 10 camas, para un mejor servicio a la población, pero hasta la fecha no lo concreta.
Otro parámetro que es utilizado para medir la cantidad de camas críticas en una población es el establecido por la Organización Mundial de la Salud (OMS), que señala que por cada 10.000 habitantes debe haber una para pacientes críticos.
Con esta medición Bolivia amplía la brecha de déficit sobre camas críticas, que “no es cubierto ni al sumar las unidades de los hospitales del seguro ni del sector privado”, señala Adrián Ávila, presidente de la Sociedad de Medicina Crítica y Terapia Intensiva.
De acuerdo a este indicador, Bolivia, con 11.469.896 habitantes para 2019, debería contar con 1.146 camas o unidades de terapia intensiva, pero solo cuenta con 220. Eso hace que tenga un déficit de 926, es decir 81 por ciento. Una cifra que significa una sentencia de muerte para muchos pacientes.
Una unidad de terapia intensiva está conformada por una cama especial, monitor multiparamétrico, ventilador mecánico y bombas de infusión continua, como elementos básicos.
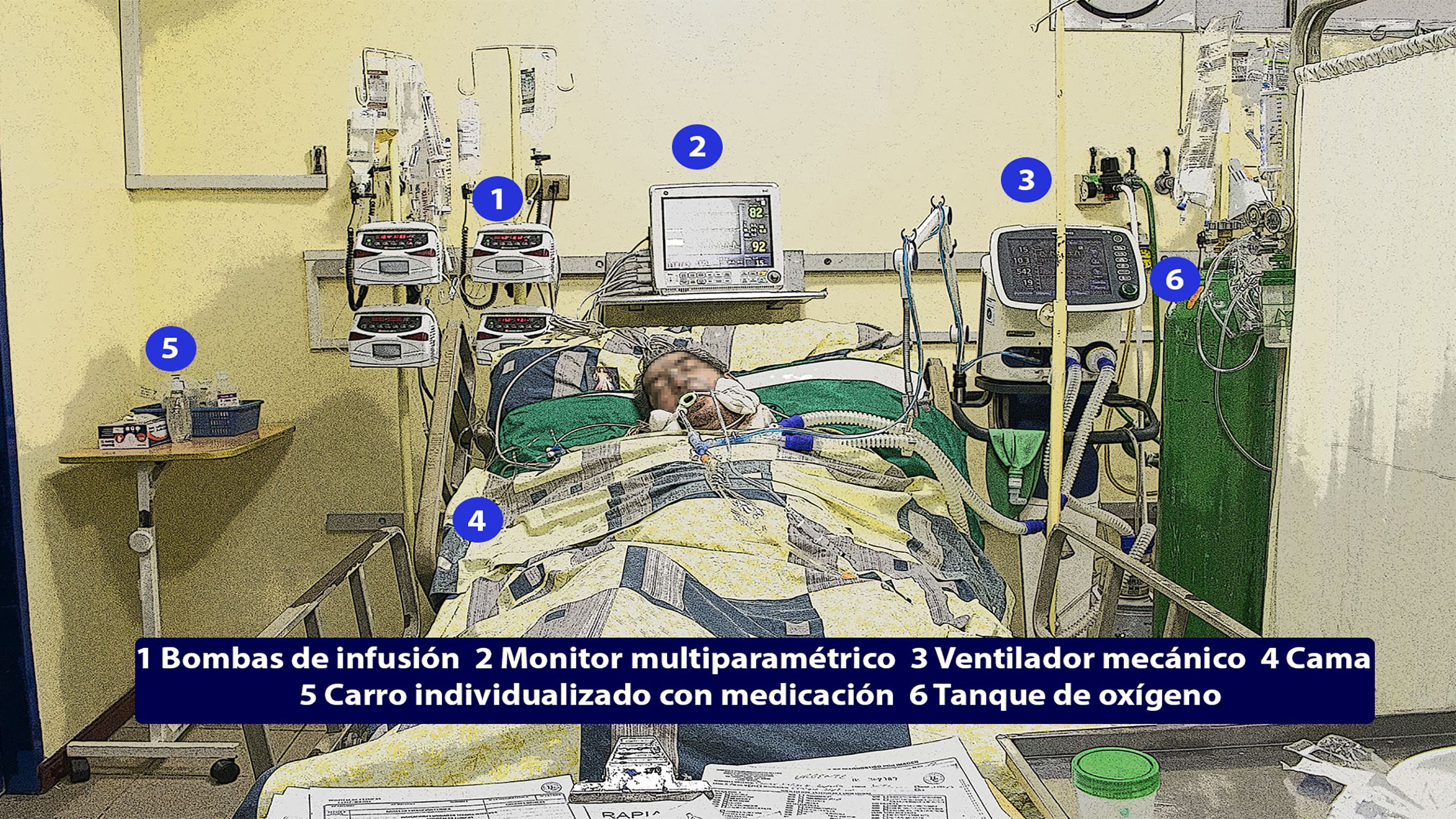
Las unidades de emergencia y de terapia intensiva del hospital Japonés de Santa Cruz dan fe de esta situación deficitaria. La unidad de reanimación de adultos habilitada para cuatro camas acoge a nueve. Es un lugar atiborrado de pacientes invadidos por agujas y sondas, y con camas improvisadas hasta en el pasillo de ingreso. Todos esperan un espacio en terapia intensiva que siempre está llena. Su director, Víctor Hugo Zambrana, sabe que la espera prolongada de los pacientes agravará su situación de forma crítica, pero dice que no puede hacer nada.
Otro problema es la falta de personal de enfermería especializada. En los hospitales de la Mujer en La Paz, con tres camas, y el Percy Boland de Santa Cruz, con igual cantidad en funcionamiento pese a que tiene siete, por turno hay una enfermera y debería haber tres, según la OMS. Una enfermera por cada paciente al tratarse de personas asistidas con ventilador mecánico.
Sin servicios complementarios
Los hospitales suman a sus carencias la falta de servicios complementarios. En el hospital de Clínicas el equipo de tomografía está inservible hace años, no hay resonador magnético y existen problemas graves en laboratorio para virología.
La falta de servicios complementarios pone a los pacientes bolivianos en una situación vulnerable y expone al paciente crítico a la muerte. Las enfermeras de la UTI del Percy Boland contaron para esta investigación que en una ocasión recibieron una paciente con escala de Glasgow (escala de coma) de 12 que requería de tomografía para descartar una hemorragia; al no haber el servicio en el hospital fue llevada hasta el otro lado de la ciudad, a la zona Pampa de la Isla. La paciente llegó con escala de 3 (puntaje más bajo de conciencia). Su situación empeoró.
El jefe de la UTI del Hospital de la Mujer, Marcelo Soliz Hurtado, señala que cuando requieren tomografía “es toda una crisis y necesitamos seguido, unas dos veces por semana, no hay y el familiar tiene que buscar y pagar”. Asimismo indica que hay “ciertos casos” en los que el paciente, pese a su estado de gravedad, debe ser sacado de la unidad en busca de exámenes, “porque como estamos entre la vida y la muerte, no queda otra que aceptar esa situación”.
De las 16 unidades visitadas para esta investigación, siete no cuentan con servicios complementarios de manera regular.
La tasa de mortalidad en 10 unidades de terapia intensiva supera el 30 por ciento y llega hasta el 80. Mejores indicadores muestran las unidades monovalentes en hospitales como de la Mujer y del Niño. Los galenos señalan que el indicador aceptable es que la tasa de mortalidad no supere el 30 por ciento.
La tecnología avanzada ausente
En Cochabamba, la unidad de terapia intensiva del hospital Viedma, el más importante del departamento, son evidentes las carencias desde el ingreso. La dotación de bata, barbijo, gorra y botas desechables exigidos en otras unidades, por un tema de sanidad, acá se limita solo a una bata desechable.
La unidad se compone de una sala donde hay ocho camas espaciadas y cuenta con monitores básicos de más de 15 años de antigüedad que son insuficientes para mejorar la calidad de atención a los pacientes. El Jefe de la Unidad, Arturo Lavadenz, indica que es necesario más bombas de infusión y rayos equis portátiles para la unidad. El que tienen hace años no funciona.
Solo dos a tres unidades de terapia intensiva del sector público tienen una o dos camas eléctricas que permiten múltiples posiciones, pesan al paciente y cuentan con colchón para evitar escaras; monitores con funciones más complejas para medir la presión dentro del cráneo y otras cuantificaciones más precisas; y ventiladores que miden el dióxido de carbono en los pulmones. En general, las unidades de terapia intensiva del sector público de Bolivia funcionan al límite, sin equipos de repuesto ante cualquier eventualidad.
Por definición, aclara Walter Hinojosa, “el manejo de la tecnología es mandatorio en estas unidades, sino no sería terapia intensiva”.
El jefe de la UTI del Hospital de Clínicas, Alejandro Enriquez, estima que Bolivia en tecnología “está atrasada de 15 a 20 años” respecto a los países desarrollados, incluso a los de la región como Chile, Argentina y Brasil. Indica que si bien en algunas unidades hay tecnología de punta, que ayuda mucho, “de nada sirve si son uno o dos equipos”.
Otro problema es que las unidades de terapia intensiva se centralizan en las ciudades capitales y están ausentes en las provincias. Esta mala distribución aumenta la tasa de mortalidad fuera de las unidades. El 27 de agosto de este año, José Luis (42) y Francisco (44), afectados por influenza, permanecieron varios días batallando por sus vidas en terapia intermedia de un hospital municipal de Tarija. Requerían de atención especializada y el hospital San Juan de Dios de la capital no tenía espacio. De los 23 hospitales con terapia intensiva, 19 registran una ocupación cama de 80 al 100 por ciento. Los estándares internacionales recomiendan 75 por ciento de ocupación para evitar el colapso de la unidad.
Sobre la cantidad de pacientes que son rechazados por la falta de espacio en las unidades, de los 23 hospitales consultados, solo ocho respondieron en base a la experiencia de las guardias de 24 horas. Los datos van desde un rechazo al día, como es el caso del Instituto del Tórax de La Paz, hasta 15 en una jornada como refirió el director del Hospital Japonés de Santa Cruz, Víctor Hugo Zambrana, o cuatro por día, como señaló el jefe de la UTI del Hospital Boliviano Holandés de El Alto, Adrián Ávila. Una proyección por año realizada con las estimaciones brindadas de diferentes hospitales, da como resultado que al menos 9.316 pacientes críticos no son atendidos por falta de espacio o son derivados a otros centros.

El slogan de la salud gratuita
La falta de servicios complementarios y medicamentos en el hospital es cubierta por la familia del paciente, pero hay casos en que no es posible y se deja al enfermo a su suerte.
El subsidio de 2.500 bolivianos (359 dólares) por día cubre básicamente el uso de la cama, las interconsultas y un margen de medicamentos. Los pedidos de ayuda de la gente continúan en calles, en los hospitales y en los medios de comunicación. La salud continúa con un precio, que hace la diferencia entre la vida y la muerte, pese al despliegue gubernamental de la salud gratuita.
En agosto de este año, Enrique (40), de una comunidad fronteriza con el Perú, vendió todo su patrimonio –dos vacas- para salvar la vida de su esposa. Compró medicamentos faltantes para la terapia y ahora necesita 30.000 bolivianos (4.300 dólares) para la operación cardiaca que no cubre el SUS. El mismo mes, la familia de Sonia Mendez, en terapia intensiva en Santa Cruz, no podía sostener el gasto diario de 2.000 bolivianos (287 dólares) en recetas, generados fuera del subsidio, y pidió ayuda a la población. Los casos son incontables. Los gastos son mayores. El SUS en terapia intensiva es insuficiente.
Según una Investigación de la Universidad Icesi de Colombia, sobre el gasto de bolsillo de la salud en Latinoamérica, publicado en mayo de este año, en Bolivia las familias financian en promedio el 28,1 por ciento de la salud. El gasto per cápita que hace el Estado boliviano es de 214 dólares al año, es decir medio dólar al día: el más bajo de la región. Los médicos exigen que el Gobierno suba la inversión en salud a 10 por ciento del PIB. El plan para la construcción de 49 hospitales, anunciado en 2015 por Evo Morales, con una inversión de 2.000 millones, todavía no se concreta.
El representante del Sirmes lamenta que el gobierno “no tenga una política para priorizar patologías graves como la terapia intensiva”, y dice que ya está cansado de ver llorar a la gente que pide ayuda y él como médico no tener nada que ofrecerles.
El Vicepresidente del Estado, Álvaro García Linera, dijo en diciembre de 2018 que cuando los hospitales de Tercer Nivel estén en manos del Gobierno Central con el SUS, las filas de cada mañana y la atención en los pasillos desaparecerán en periodo de un mes.
"Las gobernaciones que quieran que nos pasen sus hospitales del Tercer Nivel. Si La Paz es incompetente, tiene a gente en los pasillos, traiga, dennos el hospital y dennos un mes y no va a encontrar un solo paciente en los pasillos, y no va a encontrar una sola cama que se está desarmando, y no va a encontrar unas ollas que se están pudriendo", aseguró en ese entonces. A siete meses de la implementación del SUS las filas y hospitales colapsados aún persisten.
Mientras tanto, miles de personas siguen trajinando en las unidades de emergencia de los hospitales para hacer admitir a sus familiares en terapia intensiva, que en un 82 por ciento están colapsadas por la sobredemanda. Y así como la familia de Rodolfo, tendrán que sufrir la quiebra y el descalabro económico y emocional para salvar una vida, si es que alcanza.